Pracownia Endoskopii Przewodu Pokarmowego
Rejestracja:
od poniedziałku do piątku
8.00-20.00
tel. 12 444 65 26, wew.1
W pracowni wykonujemy badania diagnostyczne przewodu pokarmowego oraz pełen zakres zabiegów endoskopowych:
- Gastroskopia i kolonoskopia diagnostyczna ( test ureazowy w kierunku Helicobacter Pylori, biopsje do badań histopatologicznych);
- Gastroskopia zabiegowa ( implantacja PEG, usuniecie gastrostomii PEG, polipektomia żołądka, tamowanie krwawień, usunięcie ciał obcych z górnego odcinka przewodu pokarmowego, poszerzenie przełyku);
- Kolonoskopia zabiegowa ( polipektomia, tamowanie krwawień z dolnego odcinka przewodu pokarmowego);
- ECPW czyli Endoskopowa cholangiopankreatografia wsteczna ( diagnozowanie chorób dróg żółciowych i trzustkowych i zabiegi terapeutyczne tj. papillotomia brodawki Vatera, protezowanie dróg żółciowych i przewodu trzustkowego, usuwanie złogów z dróg żółciowych, pobranie wycinków do badania histopatologicznego);
- Enteroskopia przewodu pokarmowego – badanie umożliwiające diagnostykę i endoskopowe leczenie chorób jelita cienkiego;
Pracownia dysponuje nowoczesnym sprzętem endoskopowym firmy Olympus.
Kolonoskopię ambulatoryjną można wykonać w ramach umowy z NFZ.
Wymagane dokumenty:
e-skierowanie do pracowni endoskopowej ze wskazaniem badania kolonoskopii, dokument tożsamości.
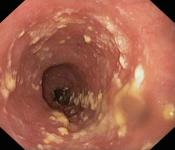
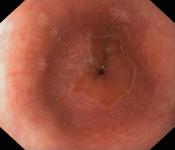
Gastroskopia
Celem przedstawionych informacji nie jest zastąpienie rozmowy pacjenta z lekarzem na temat planowanej gastroskopii. W przypadku jakichkolwiek wątpliwości co do metody badania, alternatywnych sposobów postępowania, bądź też odnośnie doświadczenia personelu wykonującego badanie, prosimy o bezpośredni kontakt z lekarzem w Szpitalu.
Co to jest gastroskopia?
Gastroskopią to badanie endoskopowe górnego odcinka przewodu pokarmowego, które umożliwia lekarzowi ocenę błony śluzowej górnego odcinka przewodu pokarmowego czyli przełyku, żołądka i dwunastnicy . Badanie wykonywane jest przy pomocy giętkiego instrumentu grubości małego palca, wprowadzanego przez usta i przełyk do żołądka i dwunastnicy. Badanie wykonywane jest w znieczuleniu miejscowym gardła za pomocą leku znieczulającego miejscowo – Lignocaina. W uzasadnionych wypadkach możliwe jest również wykonanie badania w znieczuleniu ogólnym. W pracowni endoskopowej naszego Szpitala badanie wykonywane jest sprzętem firmy Olympus.
W jakim celu wykonuje się gastroskopię?
Gastroskopię wykonuje się głównie w przypadku występowania takich objawów jak:
- bóle górnej części jamy brzusznej;
- nudności, wymioty;
- zaburzenia połykania, zgaga, pieczenie w przełyku;
- krwawienie z górnego odcinka przewodu pokarmowego;
- utrata masy ciała i anemia;
- podejrzenie nowotworu górnego odcinka przewodu pokarmowego;
- przewlekłe biegunki o nieznanej przyczynie.
Podczas gastroskopii możliwe jest wykrycie nowotworu we wczesnej fazie rozwoju i rozróżnienie pomiędzy zmianą złośliwą i niezłośliwą dzięki możliwości pobrania wycinka (tzw. biopsji) z podejrzanej zmiany. Biopsję wykonuje się specjalnym instrumentem wprowadzanym przez gastroskop, pobrane próbki przesyłane są następnie do badania histopatologicznego. Biopsje wykonywane są nie tylko do stwierdzania nowotworowego charakteru zmian, stosuje się je również do oceny zmian zapalnych, w tym infekcji żołądka bakterią Helicobacter Pylori.
Podczas gastroskopii można wykonać wiele zabiegów terapeutycznych – usuwać polipy i połknięte ciała obce, zahamować krwawienie z górnego odcinka przewodu pokarmowego, a także wykonać poszerzenie zwężeń przewodu pokarmowego.
Jak należy się przygotować przed gastroskopią?
Żołądek powinien być całkowicie opróżniony. Pacjent powinien być na czczo, czyli nie jeść na około 6 godzin przed gastroskopią, można pić do 2 godzin przed badaniem ale tylko wodę. Należy się stosować ściśle do zaleceń lekarskich, w przeciwnym razie może dojść do zakrztuszenia się chorego podczas badania.
Należy również poinformować lekarza o poważnych schorzeniach, zwłaszcza układu krążenia i oddechowego i alergiach oraz zażywanych lekach na kilka dni przed badaniem. Dotyczy to szczególnie leków mających wpływ na krzepnięcie krwi, takich jak Acenocumarol, Warfin, Xarelto. W niektórych przypadkach będzie wymagane czasowe odstawienie leku lub zastąpienie go innym.- w takiej sytuacji należy skonsultować się z lekarzem prowadzącym( kardiologiem lub internistą) w celu ustalenia właściwego postępowania.
Czego można spodziewać się podczas badania?
Przed zabiegiem do jamy ustnej pacjenta zakłada się plastikowy , jednorazowy ustnik, który pozwala na swobodne wprowadzenie endoskopu i minimalizuje ryzyko jego uszkodzenia . Następnie pacjenta układa się w pozycji leżącej na lewym boku. Gastroskop jest wprowadzany przez usta do przełyku i żołądka, a następnie do dwunastnicy. Gastroskop nie przeszkadza w oddychaniu. Podczas badania lekarz je wykonujący ocenia stan błony śluzowej przełyku, żołądka i dwunastnicy, podatność ściany przewodu pokarmowego na rozciąganie pod wpływem podawanego powietrza, obecność zmian w zakresie błony śluzowej. W razie stwierdzenia nieprawidłowości ma możliwość pobrania wycinków do oceny histopatologicznej lub na test w kierunku Helicobacter Pylori. W przypadku stwierdzenia krwawienia np. z wrzodu żołądka, badanie to umożliwia zatamowanie krwawienia.
Czego można spodziewać się po badaniu?
Po wykonanej gastroskopii wyniki badania przekazuje pacjentowi lekarz. Czas oczekiwania na wynik badania może się wydłużyć do 1 godziny w przypadku pobrania wycinków do testu na obecność bakterii Helicobacter Pylori. Bezpośrednio po badaniu chory może odczuwać wzdęcia, które zwykle szybko ustępują. Jest to spowodowane powietrzem wdmuchiwanym do żołądka podczas badania. Niewielki ból gardła wywołany podrażnieniem podczas wprowadzania instrumentu może być odczuwalny do kilku dni po badaniu. Po opuszczeniu szpitala/gabinetu można powrócić do normalnej diety po ustąpieniu znieczulenia gardła, chyba że lekarz zaleci inaczej. Po pobraniu wycinków należy się liczyć z potrzebą wstrzymania się od spożywania ciepłych pokarmów w dobie badania.
Jeżeli badanie było wykonane w znieczuleniu ogólnym, pacjent pozostaje pod obserwacją przez 1-2 godziny po badaniu. Nie należy prowadzić samochodu lub innych pojazdów w dniu badania, gdyż podane środki uspokajające mogą upośledzać odruchy i postrzeganie rzeczywistości. Prosimy zatem o obecność osoby towarzyszącej, która pomoże w powrocie do domu po zakończonym badaniu.
Pacjent otrzymuje wynik badania wraz z zaleceniami. Jeżeli podczas badania pobrano materiał do badania histopatologicznego należy zarejestrować się do Pracowni Endoskopii celem odebrania wyników i ustalenia dalszego postępowania za około 3 tygo0dnie po badaniu.
Jakie są możliwe powikłania?
Jakie są możliwe powikłania?
Powikłania gastroskopii są rzadkie lecz mogą wystąpić. Należą do nich :
- krwawienia;
- perforacja (przedziurawienie) ściany przewodu pokarmowego.
Należy skontaktować się z lekarzem w przypadku gdy wystąpią:
- utrzymujące się lub narastające kłopoty z połykaniem;
- narastający ból gardła;
- przewlekły kaszel lub brak tchu;
- ból w klatce piersiowej;
- gorączka powyżej 38o C;
- dreszcze;
- krwiste wymioty;
- ból brzucha.
Kolonoskopia
Celem przedstawionych informacji nie jest zastąpienie rozmowy pacjenta z chirurgiem na temat planowanej kolonoskopii. W przypadku jakichkolwiek wątpliwości co do metody kolonoskopii, alternatywnych sposobów postępowania, bądź też odnośnie doświadczenia personelu wykonującego badanie, prosimy o bezpośredni kontakt z lekarzem w Szpitalu.
Co to jest kolonoskopia?
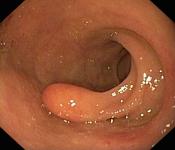
Kolonoskopia jest to badanie endoskopowe, które umożliwia obejrzenie błony śluzowej jelita grubego oraz ostatniego odcinka jelita cienkiego. W trakcie badania można również pobrać wycinki do badania histopatologicznego oraz usunąć niektóre zmiany patologiczne jelita. Kolonoskopia jest zwykle wykonywana w warunkach ambulatoryjnych, w przeznaczonym do tego gabinecie zabiegowym. Miękki, giętki instrument grubości palca wskazującego wprowadzany jest przez odbyt do jelita grubego. Badanie wykonywane jest zwykle w znieczuleniu miejscowym, w uzasadnionych przypadkach również w znieczuleniu ogólnym. W pracowni endoskopowej naszego Szpitala badanie wykonywane jest sprzętem firmy Olympus.
W jakim celu wykonuje się kolonoskopię?
Wskazania profilaktyczne:
- Badanie profilaktyczne raka jelita grubego, szczególnie u osób po 50 roku życia i wcześniej u osób obciążonych wywiadem rodzinnym (rak przewodu pokarmowego);
Wskazania diagnostyczne :
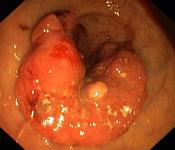
- Podejrzenie raka jelita grubego;
- Kontrola po kolonoskopii z polipektomią;
- Zmiana rytmu wypróżnień;
- Krwawienia z przewodu pokarmowego ( czarne lub krwiste stolce);
- Przed lub po niektórych zabiegach chirurgicznych;
- Podejrzenie chorób zapalnych jelita grubego( Choroba Leśniowskiego-Crohna, wrzodziejące zapalenie jelita grubego;
- Diagnostyka anemii.
Wskazania terapeutyczne :
- Usuwanie polipów
- Tamowanie krwawienia
- Usuwanie ciał obcych
- poszerzanie zwężeń jelita grubego
- znakowanie zmian zakwalifikowanych do usunięcia chirurgicznego.
Jak należy się przygotować przed kolonoskopią?
Przed badaniem jelito grube musi być dokładnie oczyszczone ze stolca. Przygotowanie polega na spożywaniu diety ubogoresztkowej. Przez kilka dni przed badaniem nie należy spożywać owoców pestkowych np. winogron, kiwi, truskawek oraz pieczywa z ziarnami, musli. W dniu poprzedzającym badanie należy zastosować dietę płynną tj. klarowne płyny takie jak rosół , woda, herbata, sok jabłkowy, kisiel oraz pić zalecony preparat przeczyszczający np. Fortrans wg instrukcji przygotowania. Szczegółowych instrukcji dotyczących sposobu przygotowania do badania udziela lekarz podczas wizyty w Poradni Chirurgicznej oraz personel Rejestracji.
Brak dokładnego przygotowania jelita uniemożliwia wykonanie badania i w niektórych przypadkach zagraża bezpieczeństwu chorego podczas badania, dlatego wymaga przełożenia terminu kolonoskopii. Dlatego w razie jakichkolwiek wątpliwości dotyczących sposobu przygotowania jelita prosimy o kontakt z lekarzem lub personelem Rejestracji.
Podczas przygotowania większość leków może być zażywana jak dotychczas. Jednak w przypadku przyjmowanych leków stosowanych w profilaktyce przeciwzakrzepowej takich jak Acenokumarol, Warfin, Pradaksa, Xarelto itp. należy odpowiednio wcześniej skontaktować się z lekarzem prowadzącym w celu ustalenia właściwego postępowania przeciwzakrzepowego w związku z koniecznością wykonania kolonoskopii.
Kolonoskopię wykonuje się zwykle w znieczuleniu miejscowym, jednak w uzasadnionych przypadkach również w znieczuleniu ogólnym. W takim wypadku prosimy o obecność osoby towarzyszącej przy wypisie ze Szpitala. Leki znieczulenia ogólnego podawane podczas kolonoskopii mogą upośledzać odruchy chorego, co uniemożliwia prowadzenie pojazdów w bezpośrednim okresie po badaniu.
Czego można spodziewać się podczas badania?
Badanie jest wykonywane w pozycji na lewym boku, czasem jest konieczna zmiana pozycji na wznak. Zwykle jest ono dobrze tolerowane przez pacjentów, czasem jednak z powodu nadmuchiwania jelita powietrzem, mogą być odczuwane wzdęcie brzucha i parcie podczas jego wykonywania . Badanie trwa 15 do 30 minut.
Postępowanie w przypadku, gdy kolonoskopia wykaże patologię
Jeżeli lekarz podczas badania zauważa podejrzaną zmianę, może wykonać biopsję którą przesyła do badania histopatologicznego. Znajdowane polipy zwykle usuwa się w całości podczas badania . Większość polipów ma charakter łagodny, ale określane jest to dopiero po badaniu mikroskopowym. Jeżeli polipów jest wiele lub są znacznych rozmiarów, w celu ich usunięcia może być potrzebne powtórzenie badania w Pracowni Endoskopii lub w warunkach szpitalnych. Usuwanie polipów jest ważnym elementem zapobiegania rakowi jelita grubego.
Postępowanie po kolonoskopii
Wynik badania po wykonanej kolonoskopii przekazuje pacjentowi lekarz. Bezpośrednio po badaniu zwykle odczuwane są wzdęcia i skurcze brzucha powodowane przez powietrze wprowadzone do jelita. Uczucie to mija zwykle po oddaniu wiatrów.
Po badaniu można odżywiać się i powrócić do normalnej aktywności życiowej tego samego dnia. Jeżeli badanie było wykonane w znieczuleniu ogólnym, to pacjent pozostaje pod obserwacją przez 1-2 godziny po badaniu. Nie należy prowadzić samochodu lub innych pojazdów w dniu badania, gdyż podane leki znieczulenia ogólnego mogą upośledzać odruchy i postrzeganie rzeczywistości. Prosimy zatem o obecność osoby towarzyszącej, która pomoże w powrocie do domu choremu po wypisie ze Szpitala.
Pacjent otrzymuje kartę informacyjną wraz z zaleceniami i recepty w razie konieczności zażywania leków. Jeżeli podczas badania pobrano materiał do badania histopatologicznego należy zarejestrować się i zgłosić po 3- 4 tygodniach do Pracowni Endoskopii celem odebrania wyników i ustalenia dalszego postępowania.
Jakie są powikłania badania?
Kolonoskopia jest bezpiecznym badaniem w rękach doświadczonego endoskopisty. Do rzadko występujących komplikacji należą krwawienie z miejsca biopsji lub polipektomii oraz perforacja (przedziurawienie) jelita. Perforacja może wymagać zabiegu operacyjnego. Rzadko występują również objawy uboczne po podaniu leków znieczulenia ogólnego.
Należy skontaktować się z lekarzem w przypadku gdy wystąpi:
- narastając wzdęcie i ból brzucha;
- nudności i wymioty;
- gorączka powyżej 38’C;
- obfite krwawienie z odbytu.
ERCP
Celem przedstawionych informacji nie jest zastąpienie rozmowy pacjenta z lekarzem na temat planowanego badania ERCP. W przypadku jakichkolwiek wątpliwości co do metody badania, alternatywnych sposobów postępowania, bądź też odnośnie doświadczenia personelu wykonującego badanie, prosimy o bezpośredni kontakt z lekarzem w Szpitalu.
Co to jest ERCP?
Dlaczego wykonuje się ERCP?
Najczęstszymi wskazaniami do ERCP są:
• żółtaczka mechaniczna i podejrzenie obecności przeszkody w drogach żółciowych (kamienie żółciowe, guzy);
• wykryte w badaniach USG lub CT złogi lub guzy w okolicy wątrobowo-dwunastniczo-trzustkowej;
• podejrzenie chorób trzustki;
• bóle brzucha i utrata masy ciała.
ERCP znajduje zastosowanie do diagnostyki i leczenia powikłań po zabiegu usunięcia pęcherzyka żółciowego (cholecystektomii). ERCP może być również wykonane przed cholecystektomią jako procedura dodatkowa. Zabieg papillotomii czyli nacięcie brodawki Vatera pozwala na poszerzenie ujścia dróg żółciowych i wykonanie dodatkowych manewrów w obrębie dróg żółciowych i trzustkowych. W trakcie badania mogą zostać wykryte i jednocześnie usunięte kamienie żółciowe. W przypadku obecności guzów (nowotworowych i nienowotworowych) blokujących prawidłowy odpływ żółci podczas badania można wprowadzać stenty udrażniające drogi żółciowe( tzw. protezowanie dróg żółciowych ). U pacjentów z podejrzeniem lub rozpoznaniem choroby trzustki ERCP może być użyte do podjęcia decyzji o konieczności i rodzaju zabiegu operacyjnego. W niektórych przypadkach podczas badania możliwe jest usunięcie kamieni z przewodów trzustkowych.
Jak należy się przygotować do badania?
Należy również poinformować lekarza o poważnych schorzeniach, zwłaszcza układu krążenia i oddechowego i alergiach oraz zażywanych lekach na kilka dni przed badaniem. Dotyczy to szczególnie leków mających wpływ na krzepnięcie krwi, takich jak aspiryna, witamina E, niesterydowe leki przeciwzapalne oraz insulina. W niektórych przypadkach będzie wymagane czasowe odstawienie leku lub zastąpienie go innym.
Czego można oczekiwać podczas ERCP?
Co się dzieje po ERCP?
O wynikach badania poinformuje lekarz. W przypadku gdy wykonywana jest biopsja, na wyniki badania histopatologicznego oczekuje się przez 2-3 tygodni. Działanie leków uspokajających może spowodować, pacjent nie będzie pamiętał dokładnie instrukcji udzielonych przez lekarza po badaniu. W takim przypadku należy zgłosić się do badania.
Jakie są powikłania badania ERCP?
Należy skontaktować się z lekarzem w przypadku gdy wystąpią:
• Utrzymujące się lub narastające kłopoty z połykaniem;
• Narastający ból gardła;
• Przewlekły kaszel lub brak tchu;
• Ból w klatce piersiowej;
• Gorączka powyżej 38o C;
• Dreszcze;
• Nudności lub wymioty;
• Nasilający się brak apetytu;
• Krwawienie z odbytu w ilości większej niż pół szklanki.
Enteroskopia
Celem przedstawionych informacji nie jest zastąpienie rozmowy pacjenta z lekarzem na temat planowanego badania enteroskopii. W przypadku jakichkolwiek wątpliwości co do metody badania, alternatywnych sposobów postępowania, bądź też odnośnie doświadczenia personelu wykonującego badanie, prosimy o bezpośredni kontakt z lekarzem w Szpitalu.
Co to jest enteroskopia?
Wskazania do wykonania enteroskopii
• krwawienie z przewodu pokarmowego o nieustalonej przyczynie,
• niedokrwistość z niedoboru żelaza przy prawidłowym wyniku kolonoskopii i gastroskopii,
• diagnostyka i (lub) zabiegi terapeutyczne w chorobie Leśniowskiego-Crohna z zajęciem jelita cienkiego,
• diagnostyka i (lub) zabiegi diagnostyczne w zespołach polipowatości,
• weryfikacja nieprawidłowości rozpoznanych w endoskopii kapsułkowej lub badaniu radiologicznym,
• ECPW u pacjentów z zespoleniem omijającym.