Poradnia Proktologiczna
Rejestracja:
od poniedziałku do piątku
8.00-20.00
tel. 12 444 65 26, wew.1
Konsultacje i zabiegi są realizowane w ramach świadczeń pełnopłatnych.
Leczenie odpowiednich schorzeń oraz poprzedzająca je diagnostyka wykonywane są zgodnie z aktualnymi zaleceniami europejskiego oraz amerykańskiego towarzystwa chirurgii okrężnicy i odbytnicy /ESCP – European Society of Coloproctology, ASCRS – American Society of Colon & Rectal Surgeons
Zaproponujemy i przeprowadzimy właściwe leczenie chorób:
Okolicy krocza, okołoodbytowej i odbytu:
- Choroba guzków krwawniczych,
- Szczelina odbytu,
- Świąd odbytu,
- Choroby przenoszone drogą płciową – kłykciny – brodawki
- wirusowe,
- Zakrzepica splotów żylnych okołoodbytowych,
- Ropnie okołoodbytowe,
- Przetoki okołoodbytowe,
- Powiększone – przerośnięte fałdy anodermalne,
- Cysta pillonidalna – torbiel włosowa
Odbytnicy i kanału odbytu:
- Polipy kanału odbytu i odbytnicy,
- Rak odbytu i odbytnicy,
- Wypadanie błony śluzowej kanału odbytu,
- Wypadanie odbytnicy,
- Anorektalna forma zaparć/uchyłek przedni odbytnicy,
- wgłobienie odbytniczo-odbytnicze, wgłobienie odbytniczo-odbytowe
- Nietrzymanie wiatrów, śluzu, stolca płynnego,
- Dysfunkcja aparatu zwieraczowego – zwieraczy odbytu,
- Zapalenie błony śluzowej odbytnicy.
Okrężnicy:
- Polipy gruczolakowate,
- Rak okrężnicy,
- Uchyłkowatość jelita grubego,
- Wrzodziejące zapalenie jelita grubego,
- Inne postaci zapalenia jelita grubego,
- Choroba Leśniowskiego-Crohna,
- Dolihocolon.
Żylaki odbytu
Choroba guzków krwawniczych to jedno z najczęstszych schorzeń proktologicznych. Dolegliwości z nią związane stwierdza się u około 50% populacji po 50 roku życia. Ryzyko zachorowania zwiększa się wraz z wiekiem. Według danych National Institute of Health chorobę hemoroidalną najczęściej rozpoznaje się w przedziale wiekowym od 45 do 65 roku życia. Częstość występowania choroby hemoroidalnej oraz związanych z nią dolegliwości niewątpliwie sprawiają, iż choroba ta jest istotnym problemem społecznym.
Wybór metody leczenia choroby hemoroidalnej uzależniony jest od stopnia powiększenia hemoroidów, stopnia nasilenia towarzyszących im dolegliwości, wieku chorego i jego preferencji. Do aktualnie dostępnych sposobów leczenia zalicza się min. leczenie farmakologiczne oraz inwazyjne metody leczenia zarówno nieoperacyjne (zabiegowe) jak i operacyjne (chirurgiczne).
Wybór metody leczenia istotnie wpływa na czas trwania związanych z nią dolegliwości, okres gojenia, a więc czas trwania całego okresu leczenia. Wywiera tym samym istotny wpływ na codzienne funkcjonowanie chorego, jego aktywność społeczną oraz jakość życia.
Jaka jest budowa końcowej części przewodu pokarmowego – kanału odbytu?
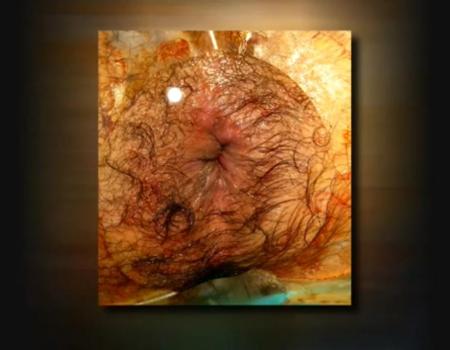
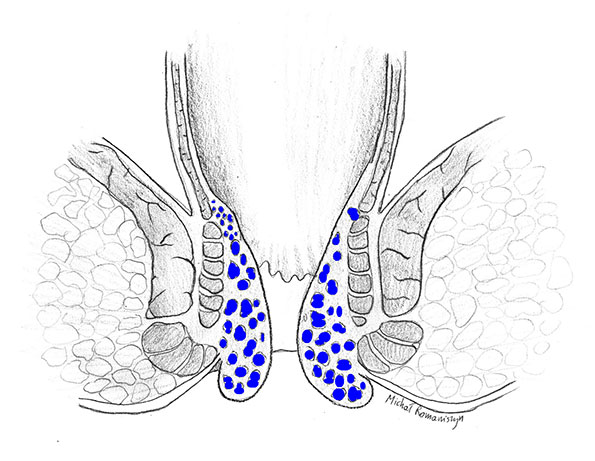
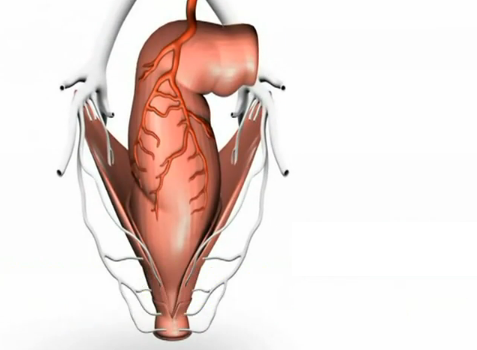
U każdego zdrowego człowieka w obrębie kanału odbytu znajdują się sploty hemoroidalne. W zależności od ich lokalizacji względem linii grzebieniastej wyróżnia się tak zwany splot hemoroidalny wewnętrzny położony powyżej tej linii oraz zewnętrzny położony poniżej linii grzebieniastej. Wewnętrzny splot hemoroidalny pokrywa błoną śluzową, natomiast splot zewnętrzny – anoderma. Splot hemoroidalny wewnętrzny zbudowany jest z połączeń tętniczo-żylnych oraz sieci naczyń żylnych o budowie jamistej. Są one otoczone przez tkankę łączną oraz włókna mięśniowe, które wychodzą z podłużnej warstwy mięśniowej a następnie przechodzą przez zwieracz wewnętrzny odbytu i przytwierdzone są do mięśniówki warstwy śluzowej. Splot hemoroidalny zewnętrzny zwany też przyodbytowym splotem żylnym zlokalizowany jest pod skórą brzegu odbytu i ma charakter wyłącznie żylny. Obraz odpowiadający lokalizacji żylnych splotów odbytowych zewnętrznych i wewnętrznych przedstawia rycina 1.
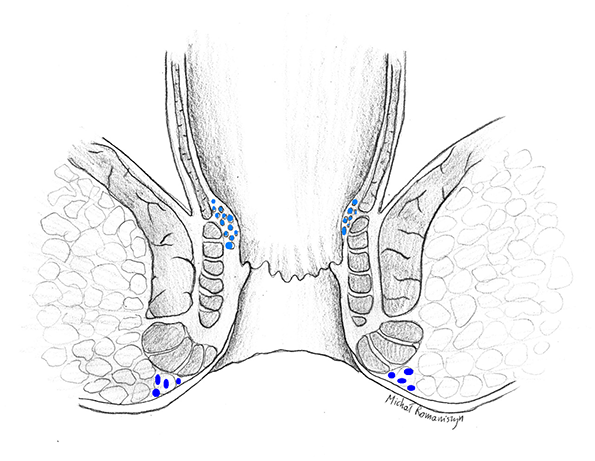
Rycina 1. Sploty hemoroidalne (żylne) odbytu wewnętrzne i zewnętrzne /oznaczone kolorem niebieskim/
Zaopatrzenie splotów hemoroidalnych w krew pochodzi od tętnic: odbytniczej górnej, odbytniczej środkowej i odbytniczej dolnej. Odpływ krwi z tych splotów odbywa się za pośrednictwem żyły odbytniczej górnej do układu żyły wrotnej, żyły odbytniczej środkowej i dolnej do układu żyły głównej dolnej.
Sploty hemoroidalne spełniają istotną funkcję fizjologiczną, generując około 15% maksymalnego ciśnienia spoczynkowego oraz uszczelniając kanał odbytu odpowiadają za prawidłowe trzymanie gazów i stolca.
Jaka jest klasyfikacja choroby guzków krwawniczych / żylaków odbytu?
Guzki krwawnicze (łac. varices hemorrhoidales; ang. hemorrhoids) nazywane są również hemoroidami, żylakami odbytu.
O guzkach krwawniczych jako o chorobie mówimy wtedy, gdy dojdzie do powiększenia splotów hemoroidalnych i ich przemieszczenia w kierunku zewnętrznych części kanału odbytu.
Guzki krwawnicze to zmiany splotów hemoroidalnych, znajdujące się powyżej linii grzebieniastej. Sploty te oraz pokrywająca je błona śluzowa nie są unerwione i nie powodują dolegliwości bólowych, leczenie ich jest bezbolesne. Natomiast zmiany znajdujące się poniżej linii grzebieniastej zwane są żylakami zewnętrznymi odbytu. Pokryte one są wielowarstwowym płaskim nabłonkiem oraz są unerwione, przez co mogą być przyczyną dolegliwości bólowych w przebiegu zmian zakrzepowych oraz po leczeniu chirurgicznym.
Do oceny stopnia zaawansowania choroby hemoroidalnej powszechnie stosowana jest czterostopniowa klasyfikacja Banova:
Stopień I – guzki krwawnicze jedynie w obrębie kanału odbytu, nie wypadają poza odbyt, widoczne w badaniu wziernikowym.
Stopień II – guzki krwawnicze uwypuklające się na zewnątrz podczas parcia, lecz samoistnie cofają się do kanału odbytu.
Stopień III – guzki krwawnicze uwypuklające się na zewnątrz podczas parcia, które można odprowadzić ręcznie.
Stopień IV – guzki krwawnicze uwypuklone poza odbyt, nieodprowadzalne.
Schematy obrazujące zaawansowanie choroby hemoroidalnej odpowiadające stopniom od I do IV przedstawiają ryciny 2-5.

Rycina 2. Guzki krwawnicze stopnia I
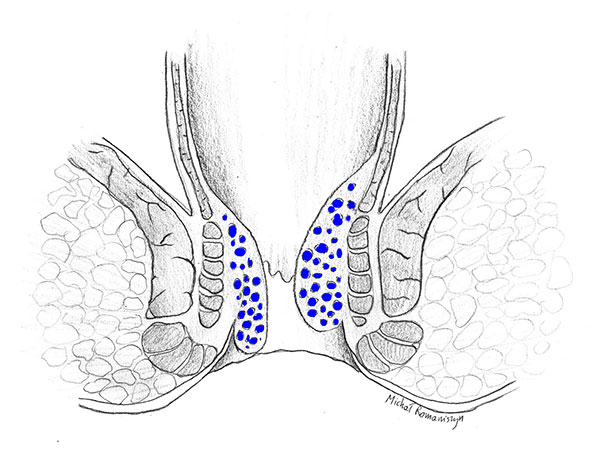
Rycina 3. Guzki krwawnicze stopnia II
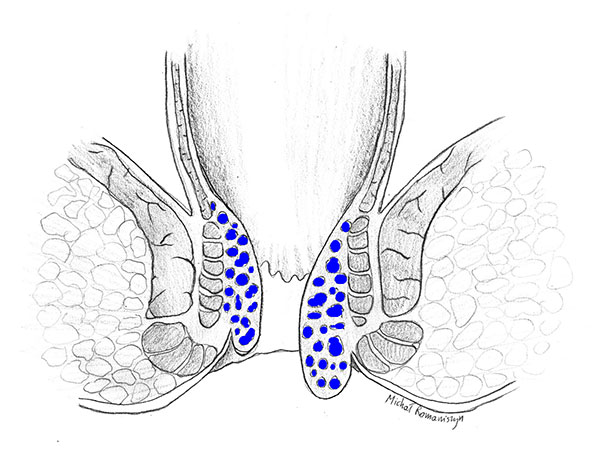
Rycina 4. Guzki krwawnicze stopnia III
Rycina 5. Guzki krwawnicze stopnia IV
Jaka jest epidemiologia choroby guzków krwawniczych / żylaków odbytu?
Choroba guzków krwawniczych to jedno z najczęstszych schorzeń proktologicznych. Dolegliwości z nią związane stwierdza się u około 50% populacji po 50 roku życia. Ryzyko zachorowania zwiększa się wraz z wiekiem, a szczyt zachorowań przypada na siódmą dekadę życia. Schorzenie w równym stopniu dotyczy mężczyzn jak i kobiet i występuje częściej u wśród ludzi o wyższym statusie socjoekonomicznym. Częstość występowania choroby hemoroidalnej oraz związanych z nią dolegliwości niewątpliwie sprawiają, iż choroba ta jest istotnym problemem społecznym.
Według danych National Institute of Health u około 75 % populacji USA w dowolnym okresie życia wystąpią objawy związane z obecnością guzków krwawniczych. W populacji tej choroba guzków krwawniczych najczęściej rozpoznawana jest u dorosłych w przedziale wiekowym od 45 do 65 roku życia. W zależności od badanej populacji oraz sposobu przeprowadzonych badań, chorobowość wynosi od 4,4 do 86 % całej populacji. Nasilenie dolegliwości związanych z hemoroidami często stwierdza się również u kobiet w ciąży. Choroba rzadko występuje przed 20 rokiem życia. Aktualnie nie ma dostępnych danych dotyczących epidemiologii choroby guzków krwawniczych w Polsce. Stan ten wynika z braku badań populacyjnych ukierunkowanych na określenie częstości występowania choroby oraz duży odsetek chorych dokonujących próby indywidualnego leczenia, a nie korzystających pomocy lekarskiej. Natomiast w USA i Wielkiej Brytanii liczba wizyt lekarskich z powodu choroby guzków krwawniczych wynosi około 1 tys./100 tys. mieszkańców. Chorobę guzków krwawniczych stwierdza się częściej u rasy białej niż wśród czarnej, co prawdopodobnie związane jest z rodzajem stosowanej diety (dieta bogata we włókna pokarmowe – błonnik zmniejsza częstość występowania zaparć a tym samym jeden z czynników patogenetycznych rozwoju hemoroidów).
Jaka jest epidemiologia choroby guzków krwawniczych / żylaków odbytu?
Do czynników etiologicznych choroby guzków krwawniczych należą:
- Styl życia, który w znacznym stopniu przyczynia się do rozwoju choroby hemoroidalnej. Zagrożeniem może być długotrwała praca w pozycji siedzącej, na którą narażeni są kierowcy samochodów, pracownicy biurowi oraz osoby mało aktywne fizycznie.
- Przewlekłe zaparcia spowodowane niewłaściwą dietą, ubogą w błonnik.
- Nadmierna otyłość.
- Stosowanie pikantnych przypraw.
- Nadużywanie alkoholu i innych używek.
- Uprawianie niektórych dyscyplin sportowych, zwłaszcza dyscypliny siłowe – np. podnoszenie ciężarów.
- Przewlekłe biegunki.
- Nadużywanie środków przeczyszczających.
- Okres ciąży i porodu.
Poza wymienionymi do innych czynników zalicza się:
- Guzy miednicy mniejszej.
- Nadmierne parcie na stolec.
- Zwiększone napięcie zwieracza wewnętrznego odbytu.
- Nadciśnienie wrotne.
- Stany zapalne okolicy odbytu.
- Nadmierna wiotkość tkanki łącznej.
Jaka jest patogeneza choroby guzków krawniczych?
Patogeneza choroby hemoroidalnej jak dotąd nie została w zupełności wyjaśniona. Wśród możliwych teorii powstawania tej choroby wymienia się:
I. Teoria hemodynamiczna – z pewnością w rozwoju choroby hemoroidalnej podstawową rolę odgrywa patologia struktur naczyniowych (żył, tętnic, połączeń tętniczo-żylnych), zapoczątkowująca rozwój choroby i związane z nią wystąpienie objawów.
- rola układu żylnego – uważa się, iż wsteczny odpływ krwi żylnej (refleks) zapoczątkowuje powstanie choroby hemoroidalnej. Może on być następstwem zwiększonego ciśnienia śródbrzusznego związanego z występowaniem ciąży oraz nadmiernego parcia na stolec. Wtórnie do upośledzonego odpływu żylnego, stopniowo dochodzi do poszerzanie naczyń żylnych splotów hemoroidalnych, co sprzyja zastojowi krwi w ich świetle. Zależność powyższa może być skutkiem zaburzeń wypróżnienia i zalegania kału w obrębie bańki odbytnicy (zaparcia) lub zaburzeń czynności zwieracza wewnętrznego odbytu zarówno w trakcie aktu wypróżnienia (brak odruchowej relaksacji zwieracza), jak również jego spoczynkowej aktywności (zwiększone ciśnienie spoczynkowe w obrębie kanału odbytu).
- rola układu tętniczego – pewną role może również odgrywać poposiłkowe zwiększenie przepływu krwi w obszarze krążenia krezkowego (tętnica krezkowa dolna) oraz będące jego następstwem zwiększenie wypełnienia oraz poszerzenie naczyń splotu hemoroidalnego wewnętrznego.
II. Teoria mechaniczna – u zdrowego człowieka sploty hemoroidalne wewnętrzne przytwierdzone są do podłoża (głębsza warstwa odbytu) za pomocą tkanki mięśniowo-włóknisto-sprężystej. Wraz z wiekiem tkanka ta może ulegać zmianom wstecznym prowadząc do wiotkości aparatu podporowego splotów hemoroidalnych. Powyższe zaburzenia tkanki podporowej są przyczyną zwiększonej mobilności powstających guzków krwawniczych. Wzrost ciśnienia w obrębie bańki odbytnicy związany z zaparciami sprzyja przemieszczaniu guzków krwawniczych w obrębie kanału odbytu. W zaawansowanej postaci choroby hemoroidalnej obserwuje się wypadnięcie hemoroidów poza kanał odbytu. Ponadto wiotkość tkanek sprzyja poszerzeniu splotów hemoroidalnych i powstawaniu hemoroidów. Wiotkość i wzrastająca ruchomość tkanek prowadzą do kruchości błony śluzowej pokrywającej sploty hemoroidalne a tym samym sprzyjają występowaniu krwawień.
Jakie są najczęstsze objawy choroby guzków krawniczych?
Objawy choroby guzków krwawniczych oraz stopień ich nasilenia zależą od stopnia zaawansowania choroby hemoroidalnej.
Do najczęstszych objawów wskazujących na obecność guzków krwawniczych należą:
- Krwawienie z odbytu w trakcie lub po oddaniu stolca
- wypadanie guzków poza odbyt
- bóle okolicy odbytu
- swędzenie odbytu
- pieczenie odbytu
- zakrzepy
- uczucie niepełnego wypróżnienia
Jaka powinna zostać przeprowadzona diagnostyka?
Istotne znaczenie w diagnostyce choroby hemoroidalnej ma prawidłowo zebrany wywiad chorobowy oraz badanie proktologiczne obejmujące szczegółową obserwację okolicy odbytu, badanie palcem przez odbyt (per rectum), anoskopia, rektoskopia i kolonoskopia
Czy istotny jest wywiad chorobowy?
Podstawą rozpoznania choroby guzków krwawniczych jest wywiad chorobowy, ustalający częstość i obfitość krwawień.
Objawy związane z chorobą guzków krwawniczych w głównej mierze uzależnione są od stopnia wielkości hemoroidów, a ich nasilenie jest osobniczo zmienne. W przebiegu choroby mogą występować okresy bezobjawowe, z lekkimi objawami lub okresy nasilenia objawów. Najczęstszym objawem zgłaszanym przez chorych z guzkami krwawniczymi jest niebolesne krwawienie z odbytu w trakcie lub po oddaniu stolca (obecność krwi na papierze toaletowym lub na stolcu), krwawienia mają charakter nawrotowy. Do innych objawów zalicza się świąd, pieczenie okolicy odbytu, wypadanie guzków poza odbyt.
W przebiegu powikłań choroby hemoroidalnej (stan zapalny, obrzęk lub zakrzepica) występują dolegliwości bólowe okolicy odbytu. Poprzedzają je najczęściej wypróżnienia stolcem twardej konsystencji oraz nadmierne uciążliwe parcia związane z obecnością zaparć.
Jakie badanie powinno zostać wykonane?
Celem badania przedmiotowego jest wykrycie odchyleń od stanu prawidłowego, które w połączeniu z wywiadem umożliwi lub ułatwi postawienie rozpoznania.
Badanie przedmiotowe rozpoczyna się od obejrzenia okolicy odbytu w celu wykrycie chorób znajdujących się w tej okolicy. Podczas obserwacji wskazane jest wykonanie przez chorego odruchu parcia, co ułatwi identyfikację niektórych chorób (np. żylaków, szczeliny odbytu, przetok lub wypadania odbytnicy).
Następnym etapem jest badanie palcem przez odbyt (per rectum) wykonywane w pozycji kolankowo-łokciowej lub w pozycji bocznej lewej połączone z badaniem wizualnym po rozchyleniu odbytu. Każdorazowo w badaniu tym ocenia się napięcie zwieracza w spoczynku oraz podczas dowolnego skurczu zwieracza zewnętrznego odbytu. Ponadto ocenia się występowanie dolegliwości bólowych w obrębie odbytu, patologicznych oporów.
W celu szczegółowej oceny wielkości hemoroidów oraz wykluczenia innych towarzyszących chorób kanału odbytu (takich jak szczelina odbytu, zmiany nowotworowe odbytu oraz kłykciny) istotne jest wykonanie dodatkowych badań wziernikowych. Należą do nich między innymi anoskopia i rektoskopia.
W trakcie anoskopii bada się kanał odbytu oraz bańkę odbytnicy do głębokości 7-10 cm od brzegu odbytu. Badanie to wykonywane jest w pozycji kolankowo-łokciowej lub w pozycji bocznej lewej za pomocą specjalnego wziernika doodbytniczego.
Podczas rektoskopii bada się odbytnicę, połączenie esiczo–odbytnicze oraz początkowy odcinek esicy, łącznie do głębokości 20 cm od brzegu odbytu. Badanie to wykonywane jest w pozycji kolankowo-łokciowej lub w pozycji ginekologicznej za pomocą sztywnego wziernika. W trakcie rektoskopii możliwe jest uzyskanie informacji na temat lokalizacji i odległości guza nowotworowego od zwieraczy odbytu oraz pobranie materiału do badania mikroskopowego. W określonych przepadkach w celu wykluczenia zmian w pozostałej części jelita grubego konieczna może okazać się kolonoskopia, czyli badanie endoskopowe całego jelita grubego. Badanie to wykonywane jest za pomocą giętkiego wziernika w pozycji bocznej lewej.
Czy istnieją sposoby postępowania profilaktycznego?
Istotnym elementem profilaktyki choroby hemoroidalnej jest właściwe odżywianie ukierunkowane na zachowanie właściwych nawyków żywieniowych. W postępowaniu profilaktycznym ważne miejsce zajmuje stosowanie diety bogatej we włókna pokarmowe (błonnik). Błonnik nie ulega wchłanianiu w przewodzie pokarmowym, a jego obecność w diecie zapewnia regularne wypróżnienia stolcem miękkiej (elastycznej) konsystencji. Pobudza on również aktywność motoryczną (ruchy perystaltyczne) jelita grubego, wpływa tym samym na zmniejszenie częstości występowania zaparć. Stosowanie diety bogatej w błonnik pokarmowy, owoce i odpowiednie objętości przyjmowanych płynów zapewnia rozrzedzenie treści jelita grubego. Stolec będąc miękkim, elastycznym staje się łatwym do wypróżnienia bez konieczności wspomagania defekacji nadmiernym, uciążliwym parciem. Wyeliminowane zostaje tym samym ryzyko nadmiernego wzrostu ciśnienie w końcowej części jelita (odbytnica i kanał odbytu) towarzyszące zaparciom. Wyłączony, więc zostaje istotny czynnik patofizjologii rozwoju hemoroidów, jakim jest nadmierny wzrost ciśnienia w świetle jelita i wywołane nim poszerzenie połączeń tętniczo-żylnych splotów hemoroidalnych odbytu, oraz zastój krwi w obrębie żylakowato poszerzonych naczyń.
Nie bez znaczenia w rozwoju i nasilaniu objawów choroby hemoroidalnej ma rodzaj diety w tym potrawy pikantne oraz alkohol, powodujące podrażnienie błony śluzowej jelita.
Istotne znaczenie w działaniu profilaktycznym omawianej jednostki chorobowej podobnie jak w szeregu innych schorzeń często określanych mianem chorób cywilizacyjnych /w tym choroba niedokrwienna serca, nadciśnienie tętnicze, otyłość, choroby metaboliczne/ ma codzienna aktywność fizyczna. Wykonywanie regularnych ćwiczeń gimnastycznych, wychodzenie na spacery, pływanie, unikanie znacznych obciążeń mechanicznych /noszenie oraz podnoszenie ciężkich przedmiotów/, unikanie długotrwałej pozycji siedzącej w istotny sposób zmniejszają ryzyko choroby hemoroidalnej.
Za ważny czynnik profilaktyczny uznaje się również przestrzeganie higieny osobistej, w tym właściwą toaletę związaną z codzienną czynnością fizjologiczną, jaką jest wypróżnienie. Unikać należy środków higieny osobistej o działaniu drażniącym okolicy okołoodbytowej.
Jakie istnieją sposoby leczenia choroby guzków krwawniczych?
Niewątpliwie wybór metody leczenia choroby hemoroidalnej uzależniony jest od stopnia powiększenia hemoroidów, stopnia nasilenia towarzyszących im dolegliwości oraz wieku chorego. Istotne znaczenie mają również preferencje chorego dotyczące metody leczenia, akceptacja przez niego okresu leczenia oraz możliwości wystąpienia powikłań jak również uciążliwości zależnych od inwazyjności wybranej metody leczenia.
Aktualnie wśród dostępnych metod leczenia zastosowanie znajdują zarówno metody leczenia zachowawczego (środki farmakologiczne) jak również inwazyjne sposoby leczenia zarówno nieoperacyjne (zabiegowe) jak i operacyjne (chirurgiczne).
Wybór metody leczenia w głównej mierze uzależniony jest od wielkości hemoroidów i związanych z nimi dolegliwości jak również akceptacji przez chorego zaproponowanej metody leczenia (tabela 1).
Ostateczny wybór metody powinien uwzględniać poznaną patofizjologię rozwoju choroby /nadmierne unaczynienie splotów hemoroidalnych przez tętnice hemoroidalne/ oraz rolę splotów hemoroidalnych w obrębie kanału odbytu /funkcja uszczelniająca – jeden z fizjologicznych elementów zapewniających właściwą kontrolę wypróżnień/ oraz możliwe następstwa wycięcia tkanek kanału odbytu /zwężenia, trudno gojące się rany, blizny, obniżone napięcie zwieraczy odbytu/
Tabela 1. Choroba hemoroidalna – taktyka postępowania
| Stopień | Metody leczenia |
| I | Leczenie zachowawcze, skleroterapia, fotokoagulacja, elektrokoagulacja bipolarna |
| II | Leczenie zachowawcze, SELEKTYWNE PODWIĄZANIE TĘTNIC HEMOROIDALNYCH POD KONTROLĄ DOPPLEROWSKĄ /DHGAL/, fotokoagulacja, podwiązki gumowe, krioterapia, |
| III | SELEKTYWNE PODWIĄZANIE TĘTNIC HEMOROIDALNYCH POD KONTROLĄ DOPPLEROWSKĄ /DHGAL/ uzupełnione plastyką wypadających hemoroidów /RAR/, wycięcie miejscowe |
| IV | Wycięcie chirurgiczne, wycięcie staplerem, termokoagulacja /Liga-Sure/ |
Leczenie zachowawcze – jako wstęp do leczenia choroby guzków krwawniczych
Leczenie zachowawcze znajduje zastosowanie w I stopniu oraz w łagodzeniu dolegliwości w II stopniu choroby hemoroidalnej. Choroba hemoroidalna jest w swym początkowym stadium leczona prawie wyłącznie zachowawczo. Metody zachowawcze są najczęściej stosowane ze względu na łatwość dostępu do różnych często reklamowanych preparatów. Zasadność wyboru takiego postępowania związana jest z całkowitym brakiem inwazyjności preparatów farmakologicznych o działaniu miejscowym oraz ogólnym, a przede wszystkim szybkim skutkiem działania (tj. przyniesieniem ulgi, w postaci zmniejszenia lub ustąpienia bólu czy innych objawów, łącznie z ustąpieniem krwawienia). Zastosowanie znajdują środki podawane miejscowo (maści i czopki) o działaniu przeciw zapalnym, przeciwbólowym, łagodzącym nasilenie dolegliwości o charakterze swędzenia, pieczenia i dyskomfortu związanych ze stanem zapalnym, który często towarzyszy zastojowi krwi w obrębie żylakowato poszerzonych splotów naczyniowych odbytu. Istotne znaczenie mają również środki zmiękczające stolec oraz wywierające działanie poślizgowe, oraz doustnie przyjmowane leki o działaniu uszczelniającym naczynia żylne, zmniejszającym krwawienia oraz stan zapalny. Jednak preparaty, w postaci czopków i maści, działające przeciwzapalnie i przeciwbólowo, zapisywane przez lekarzy chorym zgłaszającym się z dolegliwościami, nie likwidują choroby, lecz tłumią jedynie jej niepokojące objawy. Powoduje to samouspokojenie chorego. Choroba hemoroidalna rozwija się nadal, powodując okresowe nasilanie dolegliwości. Proces ten często trwa latami, aż do osiągnięcia III lub IV stopnia choroby hemoroidalnej. Wówczas leczenie farmakologiczne nie daje oczekiwanej poprawy, bądź też pomimo chwilowej poprawy dolegliwości nawracają. W takich przypadkach chory kierowany jest do leczenia metodami instrumentalnymi (zarówno minimalnie inwazyjnymi jak i tradycyjnymi sposobami operacyjnymi).
Leczenie zabiegowe/nieoperacyjne, minimalnie inwazyjne
W leczeniu II i III stopnia choroby hemoroidalnej zastosowanie znajdują metody małoinwazyjne (nieoperacyjne). Metody małoinwazyjne wykonywane są ambulatoryjnie w znieczuleniu miejscowym. Istotą zabiegów minimalnie inwazyjnych jest działanie mające doprowadzić do zamknięcia naczyń krwionośnych w obrębie hemoroidów, bądź naczyń zaopatrujących hemoroidy w krew, a w następstwie do ich zwłóknienia i lepszego przylegania do ścianek kanału odbytu jako naturalnego podłoża bez konieczności operowania pacjenta. Do metod małoinwazyjnych, zwanych czasem instrumentalnymi lub metodami chirurgii jednego dnia, zalicza się: obliterację poprzez wstrzykiwanie do guzków substancji sklerotyzujących, fotokoagulację podczerwienią, fotokoagulacje laserową, krioterapię (zamrażanie) termoterapię, koagulację diatermią dwubiegunową, gumowe opaski (operacja Barrona), koagulację diatermię jednobiegunową (Ultroid). Od 10 lat, wiodące ośrodki w Europie, zajmujące się leczeniem choroby hemoroidalnej stosują nową metodę: DGHAL (Doppler Guided Hemorroidal Artery Ligation), kontrolowane Dopplerem podwiązanie tętnic hemoroidalnych.
Metoda Barrona
Najpopularniejszą jak dotąd i bardzo skuteczną pod warunkiem właściwego zastosowania jest metoda podwiązek gumowych, czyli ligatur Barrona. W metodzie tej guzek krwawniczy poprzez zastosowanie podciśnienia jest wciągany do wnętrza przyrządu (ligatora), z którego następnie jest na jego podstawę (szypułę) zakładana podwiązka gumowa (pierścień) doprowadzający do niedokrwienia, martwicy i samoistnego odpadnięcia guzka krwawniczego, najczęściej w 7-10 dni po zabiegu. Metoda ta znajduje zastosowanie w leczeniu hemoroidów stopnia II i III. Zabieg przeprowadza się w warunkach ambulatoryjnych po uwidocznieniu guzka krwawniczego w anoskopii. Sam zabieg trwa około 10 minut, a zaraz po nim chory opuszcza gabinet i może powrócić do codziennych zajęć. Schemat obrazujący metodę aplikacji gumowej podwiązki przedstawiono na rycinie 6. W metodzie tej nie ma konieczności stosowania znieczulenia gdyż działanie obejmuje okolicę zlokalizowaną powyżej linii grzebieniastej odbytu, a więc błonę śluzową pozbawioną unerwienia bólowego. Właściwie wykonany zabieg rzadko wiąże się z ryzykiem występowania dolegliwości bólowych. Jednak dolegliwości bólowe zazwyczaj o niewielkim nasileniu mogą wystąpić, tym częściej im wyższy jest stopień choroby hemoroidalnej. Wówczas ból w odbycie występuje od 1-5 dni i zazwyczaj łagodzony jest po przyjęciu powszechnie stosowanych leków przeciw bólowych, (np. paracetamol). Spośród dostępnych metod leczenia instrumentalnego, metoda Barrona uważana jest za najbezpieczniejszą i najbardziej sprawdzoną, co do rezultatów leczenia (zarówno krótko jak i długoczasowych). Badania skuteczności tej metody wskazują, iż w ciągu kilku lat po zabiegu ponad 90% leczonych nie miało żadnych dolegliwości czy nawrotów.
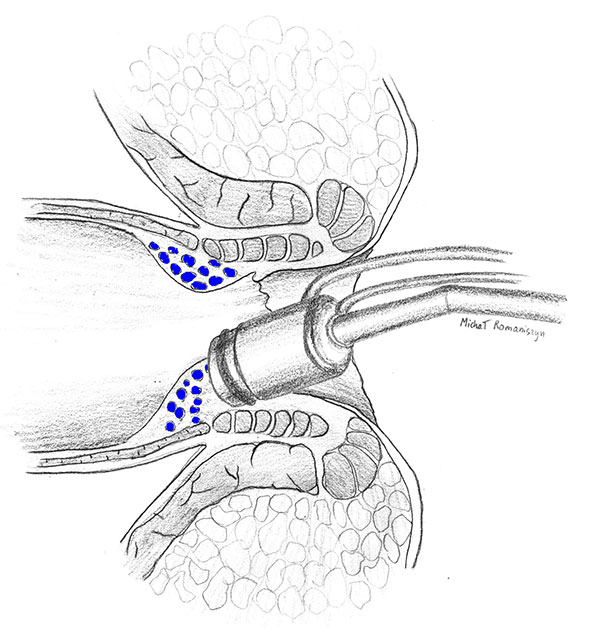
Rycina 6. Obliteracja podwiązką gumową za pomocą ligatora sposobem Barrona
Krioterapia
Krioterapia jako metoda lecznicza polega na wytworzeniu tzw. kuli lodowej dzięki zastosowaniu ciekłego azotu (zamrożenie do -196 stopni C) lub podtlenku azotu (zamrożenie do -89 stopni C) dostarczanych za pomocą odpowiednich sond. Obecnie krioterapia w leczeniu choroby hemoroidalnej nie znajduje zastosowania jako metoda podstawowa. Stanowi natomiast dobre uzupełnienie metody Barrona, przyspieszając martwicę i neutralizację tkanek guzka krwawniczego ponad gumową podwiązką.
Skleroterapia
Metoda ta była stosowana jako jedna z pierwszych prób leczenia choroby hemoroidalnej. Polega na podaniu podśluzówkowym środków obliterujących. Zastosowanie znalazły: 7,5% roztwór fenolu, chinina z uretanem, 0,5% lub 1% polidokanol lub hipertoniczny roztwór chlorku sodowego, nadsiarczan żelaza. W wyniku wywołania odczynu zapalnego przez wymienione środki uzyskuje się włóknistą bliznę. Wytworzenie obliteracji w określonych obszarach światła hemoroidów, dochodzi do przytwierdzenia ich do przylegającej warstwy mięśniowej, co zapobiega ich wypadaniu. W następstwie zastosowania tej metody mogą jednak powstać groźne powikłania takie jak owrzodzenia błony śluzowej czy ropnie.
Do innych metod wywołujących obliterację hemoroidów należą: fotokoagulacja leserowa, koagulacja podczerwienią, koagulacja bipolarna.
Leczenie operacyjne
Zaledwie 10-20% chorych z chorobą hemoroidalną wymaga zabiegu operacyjnego. Są to z reguły pacjenci z IV stopniem choroby, a także chorzy, u których zawiodło leczenie zachowawcze i instrumentalne minimalnie inwazyjne. Wybór metody wycięcia guzków krwawniczych w dużej mierze uzależniony jest od stanu chorego oraz indywidualnych doświadczeń chirurgów. Wycięcie hemoroidów wykonać można różnymi metodami. Najbardziej znane metody były przedstawione przez Milligana-Morgana, Fergusona, a ostatnio tzw. metoda wg. Longo. W metodzie Milligana-Morgana oraz Fergusona wykonuje się podwiązanie szypuły naczyniowej oraz wycięcie guzków krwawniczych z pokrywającą je błoną śluzową, zamykając ubytek tkanek szwem ciągłym (metoda Fergusona) lub pozostawia do gojenia na otwarto. W metodzie Longo wykonuje się wycięcie cylindra błony śluzowej powyżej guzków krwawniczych wraz z naczyniami doprowadzającymi krew i równoczesnym zszyciem brzegów ubytku. W wyniku tego wypadające guzki zostają podciągnięte ku górze i na skutek zmniejszonego dopływu krwi ulęgają zwłóknieniu Zabieg ten przeprowadza się szwem mechanicznym – staplerem okrężnym wprowadzonym przez odbyt.
Szczelina odbytu
Przetoki okołoodbytnicze
TEM/TEO/TAMIS
A co wówczas gdy stwierdzono zmianę nowotworową zlokalizowaną w obrębie końcowej części jelita grubego – w odbytnicy, której nie usunięto w trakcie badań – rektoskopii, kolonoskopii?
Jeśli nie zaproponowano próby leczenia minimalnie obciążającego, bezpiecznego – dla aktualnego stanu Twojego zdrowia oraz zapewniającego właściwą zdolność kontroli wypróżnień i oddawania moczu oraz czynności strefy seksualnej!!!
Jeśli powyższe stwierdzenia dotyczą Państwa – możemy przeprowadzić – leczenie efektywne, bezpieczne oraz minimalnie inwazyjne.
Alternatywą dla tradycyjnych metod leczenia zmian polipowatych, nowotworowych, nowotworowych złośliwych /w odpowiednim stadium zaawansowania/- dla operacji polegających na wycięciu odbytnicy z wszystkimi niekorzystnymi następstwami jest Endoskopowa Mikrochirurgia Przezodbytowa.
Na czym polega TEM-TEO-TAMIS /Endoskopowa Mikrochirurgia Przezodbytowa/?
Metoda umożliwia wycięcie zmian nowotworowych zlokalizowanych w obrębie odbytnicy a ograniczonych do warstwy błony śluzowej, podśluzowej lub warstw głębszych. Wycięcie przeprowadza się odpowiednio skonstruowanymi narzędziami laparoskopowymi wprowadzonymi przez odbyt za pośrednictwem dostosowanego do tej okolicy endoskopu. Właściwą identyfikację usuwanej zmiany umożliwia kamera umieszczona w endoskopie, za pośrednictwem której obraz w odpowiednim powiększeniu odbierany jest na monitorze /podobnie jak w trakcie operacji laparoskopowych/. Metoda pozwala na wycięcie zmiany z odpowiednim marginesem tkanek zdrowych, w odpowiedniej warstwie ściany odbytnicy, również pełnościenne wycięcie guzów – z fragmentem całej grubości ściany jelita, co pozwala na szczegółową ocenę mikroskopową podczas badania przez histopatologa. Powstały ubytek tkanek pozostaje odtworzony w trakcie zszycia brzegów powstałej rany.
W jakich warunkach przeprowadzony zostaje zabieg?
Zabieg zawsze wykonywany jest w trakcie hospitalizacji, w warunkach sali operacyjnej, w znieczuleniu /ogólnym, podpajęczynówkowym lub zewnątrzoponowym/.
Jak długo trzeba pozostać w szpitalu?
Czas pobytu w szpitalu wynosi standardowo:
2 dni – jeśli wykonano podśluzówkowe wycięcie zmiany
5 dni – gdy wykonano wycięcie zmiany z pełną grubością ściany odbytnicy
Jakie są zalety leczenia zmian nowotworowych odbytnicy sposobem Endoskopowej Mikrochirurgii Przezodbytowej?
Możliwość wycięcia zmiany z dostępu przez odbyt
– zabieg bez naruszania powłok brzucha i bez interwencji w obrębie jamy brzusznej – pozwala uniknąć dużego zabiegu chirurgicznego z koniecznością przecięcia powłok brzucha i otwarciem jamy brzusznej – /przednia resekcja odbytnicy, międzyzwieraczowa resekcja odbytnicy/ – bez powikłań mogących być następstwem wymienionych zabiegów
– zabieg oszczędzający zwieracze odbytu – jeśli zmiana zlokalizowana jest w pobliżu odbytu, metoda pozwala na zaoszczędzenie zwieraczy odbytu, uniknięcie konieczności wyłonienia jelita przez powłoki brzucha – kolostomia
– zabieg oszczędzający unerwienie zwieraczy odbytu i odbytnicy – brak zaburzeń kontroli oddawania wiatrów i stolca /bez objawów inkontynencji stolca/, brak zaburzeń ewakuacji stolca /bez objawów anorektalnej formy zaparć/
– zabieg oszczędzający unerwienie zwieracza cewki moczowej i wypieracza pęcherza moczowego – brak zaburzeń kontroli oddawania moczu w tym nietrzymania moczu i zaburzeń opróżniania pęcherza moczowego
– brak zaburzeń funkcji genitalnych /prawidłowa kontrola wzwodu i ejakulacji/
Jakie mogą wystąpić powikłania pooperacyjne?
– krwawienie, przetoka odbytnicza, przejściowe nietrzymanie wiatrów i stolca płynnego /związane z mechanicznym rozszerzeniem kanału odbytu/, wznowa zmiany polipowatej po nieradykalnym wycięciu
ZALETY Endoskopowej Mikrochirurgii Przezodbytowej: TEO, TEM, TAMIS
– minimalna inwazyjność z dostępu przez odbyt, alternatywa dla klasycznych operacji wycięcia odbytnicy
– są postępowaniem z wyboru dla zmian łagodnych odbytnicy,
– stworzyły nową alternatywę terapeutyczną dla pacjentów z nisko zlokalizowanymi guzami odbytnicy
– jako zabiegi oszczędzające zwieracze mogą być stosowane do wycięcia zmian złośliwych /u chorych odpowiednio wyselekcjonowanych na podstawie badań dodatkowych/
NARZĘDZIA



OBRAZ ŚRÓDOPERACYJNY
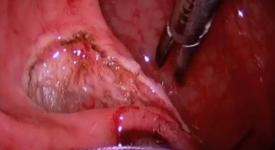
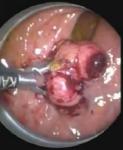
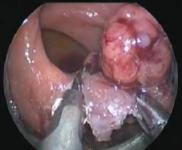
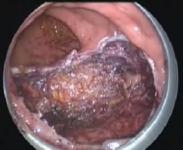
DGHAL/RAR
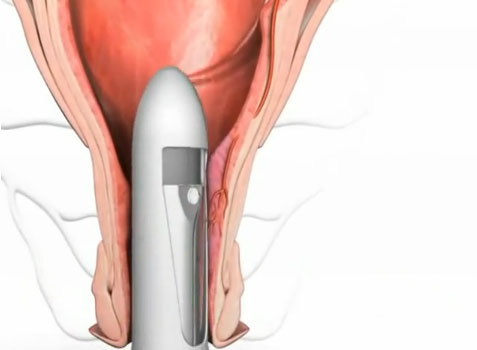
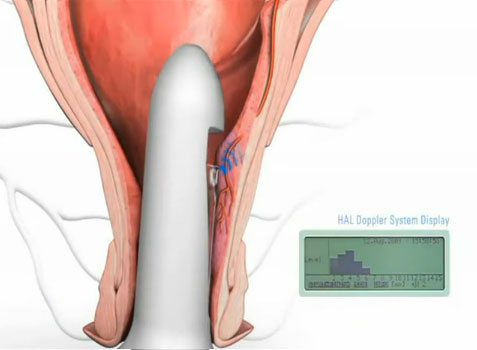
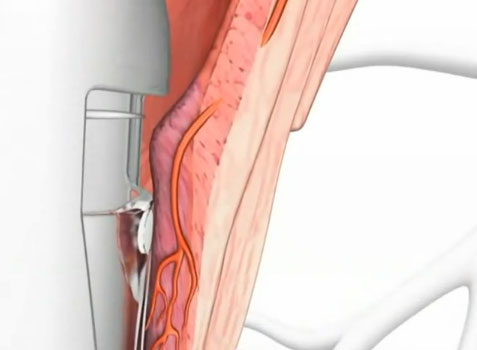
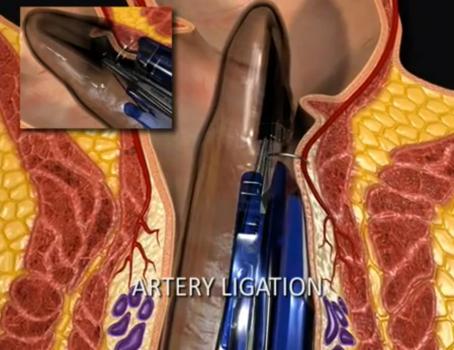
DGHAL – selektywne podwiązanie tętnic hemoroidalnych pod kontrolą dopplerowską
Metoda DGHAL (Doppler Guided Hemorroidal Artery Ligation), czyli kontrolowane Doplerem podwiązanie tętnic hemoroidalnych opracowana została w 1995 roku w Japonii przez K. Morinagę. Od tego czasu przeprowadzono wiele tysięcy skutecznych zabiegów w Japonii oraz w Australii, Europie (również w Polsce) i USA, potwierdzając jej wysoką wartość. Wykonywana ambulatoryjnie w znieczuleniu miejscowym. Większość chorych w następnym dniu po zabiegu powraca do codziennej aktywności fizycznej w tym również do pracy. Wskaźnik wyników pozytywnych wynosi ponad 90% po jednorazowym zabiegu. Skuteczna przy wszystkich stopniach zaawansowania choroby, to jest I – IV. W stopniu IV powinna być połączona z wycięciem przerośniętych fałdów w znieczuleniu miejscowym. Metoda obarczona jest minimalnym ryzykiem powikłań – poniżej 0,1% (inne metody ponad 15%). Ból ograniczony do minimum – zarówno podczas zabiegu jak również w okresie pooperacyjnym, chory w drugim dniu jest zdolny do pracy. Zabieg przeprowadzany jest w znieczuleniu miejscowym. Pobyt na sali operacyjnej trwa około 20 – 40 minut. Metoda szczególnie przydatna do krwawiących hemoroidów. Praktycznie bezbolesna, prosta, szybka, ekonomiczna.
Schemat obrazujący ideę i kolejne etapy zabiegu przedstawiają kolejne ryciny:
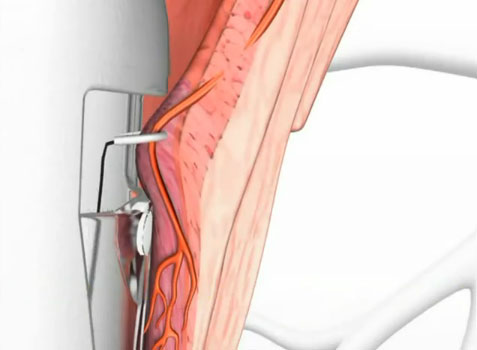
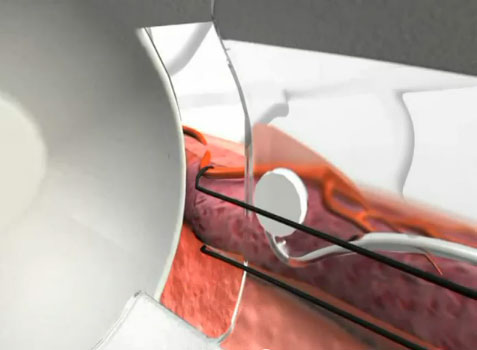
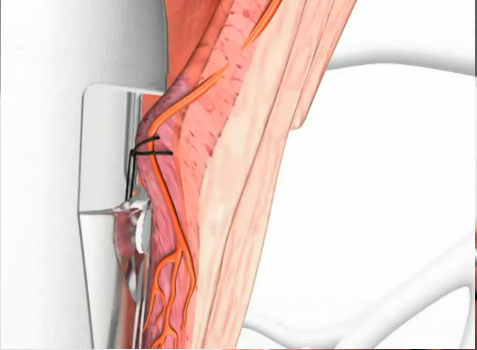
DGHAL – zalety metody
- Celowane minimalnie inwazyjne leczenie choroby hemoroidalnej
- Wysoka skuteczność
- Krótki czas zabiegu
- Możliwość wykonania w warunkach chirurgii „jednego dnia”
- Szybki powrót (następnego dnia) do codziennej aktywności
- Możliwość wykonania zabiegu w znieczuleniu miejscowym i ogólnym
- Niewielka nawrotność
- Bardzo niski odsetek powikłań
Jakie jest przygotowanie do zabiegu DGHAL?
Konieczne jest wykonanie podstawowych badań krwi : morfologia, jonogram /sód, potas/, układ krzepnięcia /APTT, INR/, inne na zlecenie lekarza w zależności od stanu ogólnego i chorób towarzyszących.
Konieczne jest przygotowanie jelita do zabiegu – polega na oczyszczeniu końcowego odcinka jelita przy pomocy lewatywy 5 godzin przed zabiegiem /polecamy gotowy preparat o nazwie RECTANAL lub ENEMA nie zalecamy głodówek/
W jakich warunkach przeprowadzony jest zabieg?
Dbając o zdrowie i maksymalny komfort operowanego pacjenta uważamy że zabieg powinien być wykonany w znieczuleniu ogólnym lub podpajęczynówkowym /w zależności od preferencji pacjenta/ w ramach chirurgii „jednego dnia” z hospitalizacją 24 godzinną i nadzorem lekarskim.
Jak przebiega bezpośredni okres pooperacyjny?
Przez 12 godzin po zabiegu chory powinien przebywać w pozycji leżącej. O momencie rozpoczęcia pionizacji chorego i dalszym postępowaniu decyduje lekarz leczący.
Jak przebiega okres rekonwalescencji?
Okres rekonwalescencji trwa zazwyczaj kilka dni po zabiegu, ogromna większość chorych do pięciu dni od zabiegu może powrócić do pracy. Okres rekonwalescencji kończy kurację choroby hemoroidalnej sposobem DGHAL /Morinagi/ . Wskazane jest przeprowadzenie badania kontrolnego po 1-6-12 tygodniach od zabiegu.
Jaka jest skuteczność metody?
W dostępnej literaturze medycznej przyjmuje się, że prawidłowe przeprowadzenie kuracji metodą DGHAL powinno zagwarantować skuteczność metody na poziomie ponad 93% w pięcioletnim okresie obserwacji. Zespół wykonuje zabiegi opisaną metodą od 2004 roku . Nasze dane potwierdzają wysoką skuteczność metody. Jednak warunkiem uzyskania takich wyników jest ścisła współpraca ze strony pacjenta – właściwe eliminowanie czynników etiologicznych i przestrzeganie zasad profilaktyki. Osoby prowadzące nieregularny tryb życia, niewłaściwie odżywiające się, nadużywające alkoholu muszą liczyć się z możliwością nawrotu choroby hemoroidalnej.
Jakie jest bezpieczeństwo leczenia choroby guzków krwawniczych metodą DGHAL?
W przypadku prawidłowo przeprowadzonego zabiegu lokalizacji i podwiązania tętnic hemoroidalnych metodą DGHAL powikłania występują niezwykle rzadko. Należy jednak pamiętać, że po każdej interwencji chirurgicznej powikłania są możliwe. Zespół leczący zapewnia ciągłość opieki i leczenia niezależnie od rodzaju powikłań.
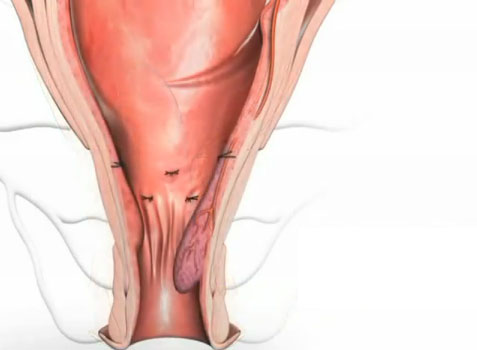
Recto anal repair (RAR) – minimalnie inwazyjna metoda leczenia III i IV stopnia choroby hemoroidalnej
Znanych jest wiele metod zachowawczego i chirurgicznego leczenia choroby hemoroidalnej. Głównym jednak celem wszystkich metod chirurgicznych jest usunięcie zmienionych chorobowo hemoroidów wpuklających się do światła kanału odbytu. Każdy klasyczny zabieg operacyjny wiąże się jednak ze znacznymi dolegliwościami bólowymi, z ryzykiem zwężenia kanału odbytu jak również z ryzykiem wystąpienia uciążliwych dolegliwości pod postacią nietrzymania wiatrów lub wiatrów i stolca. Żadna z opisywanych metod chirurgicznych nie zapewnia jednak odtworzenia warunków anatomicznych oraz zachowania splotów hemoroidalnych spełniających funkcję uszczelniającą w obrębie kanału odbytu.
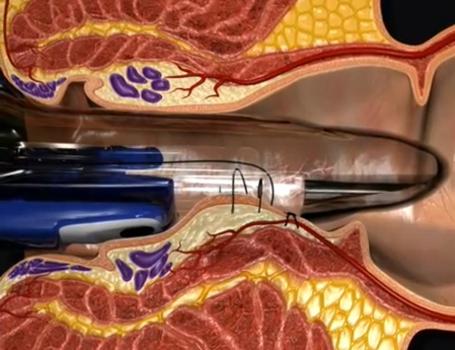
Idealną metodą, akceptowalną w leczeniu choroby hemoroidalnej w stopniu III i IV jest zabieg umożliwiający zmniejszenie wymiarów splotów żylnych połączony z plastycznym zaopatrzeniem wypadających splotów wraz z pokrywającą je błoną śluzową kanału odbytu poprzez podniesienie wypadających guzków krwawniczych do ich pierwotnego położenia. Powyższe założenia spełnia minimalnie inwazyjna procedura składająca się z dwóch etapów:
Pierwszego – polegającego na selektywnym podwiązaniu naczyń doprowadzających krew do hemoroidów pod kontrolą czujnika Dopplerowskiego – Zabieg DGHAL – Doppler Guided Hemoroidal Artery Ligation
Drugiego – polegającego na założeniu za pomocą odpowiednio skonstruowanego urządzenia podłużnego szwu mocującego wypadającą błonę śluzową i jej podwieszenie w miejsce fizjologicznej lokalizacji.
Połączenie obu wymienionych procedur (nazwany zabiegiem recto anal repair – RAR) umożliwia wybiórcze podwiązanie naczyń doprowadzających krew do żylaków oraz zmniejszenie wypadania błony śluzowej.
Metoda RAR jest procedurą mniej inwazyjną niż standardowe metody leczenia operacyjnego III i IV stopnia choroby hemoroidalnej i nie wiąże się z żadnym dodatkowym ryzykiem ze strony pacjentów.
Zalety metody RAR
Pozwala na zachowanie splotów żylnych kanału odbytu i pokrywaj je błony śluzowej oraz ich czynności, jak również na przywrócenie prawidłowych warunków anatomicznych. Jedynym pooperacyjnym powikłaniem zabiegu wybiórczego podwiązania tętnic hemoroidalnych jest krwawienie krwawienie i przemijający dyskomfort. Procedura RAR umiejętnie wykonana nie wiąże się z dodatkowymi powikłaniami. W przypadku nawrotu można z łatwością wykonać dodatkowy zabieg RAR lub inny zabieg operacyjny.
Okres absencji od aktywności zawodowej w porównaniu z metodami leczenia operacyjnego jest nieporównywalnie krótszy. Metoda leczenia choroby hemoroidalnej sposobem DGHAL-RAR jest idealnym sposobem leczenia dla ludzi młodych i w średnim wieku, aktywnych zawodowo.
Schemat obrazujący ideę i kolejne etapy zabiegu przedstawiają kolejne ryciny
Stan miejscowy przed zabiegiem
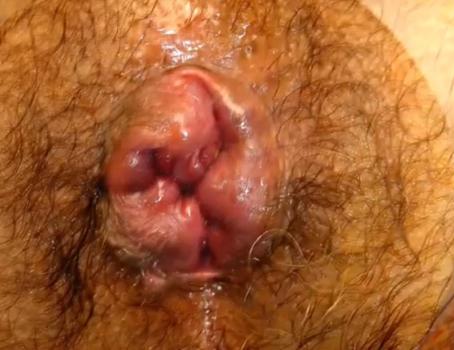
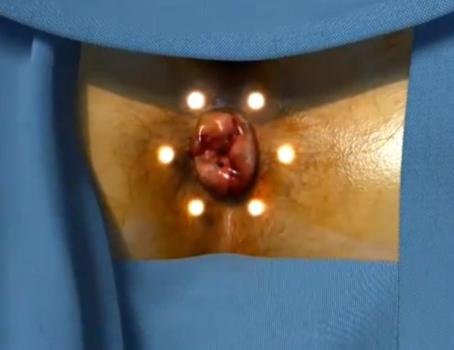
Kolejne etapy zabiegu
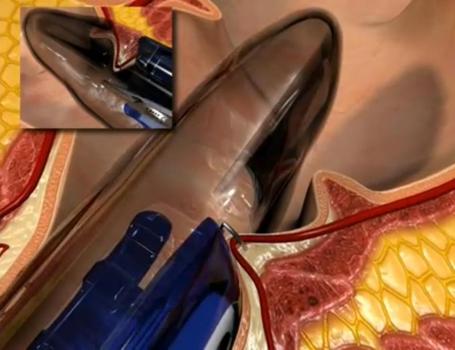
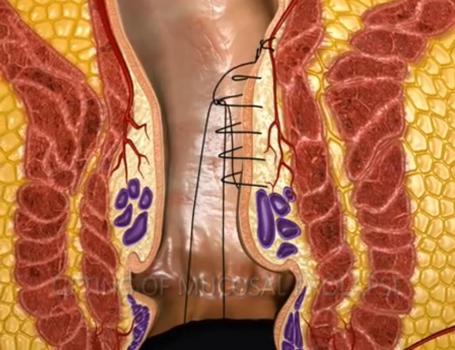
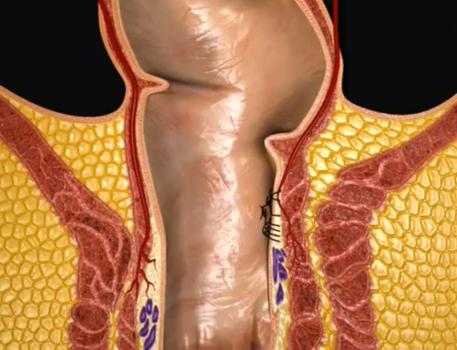
Stan miejscowy po kolejnych etapach plastyki RAR